Apnea en niños: diagnóstico y tratamiento
El síndrome de apnea del sueño afecta entre el 2 y 4% de los niños de
edades entre 2 y 6 años. Con serias consecuencias fisiológicas entre las que se encuentran: alteraciones
cardiovasculares, neuroconductuales, neurocognitivas y anomalías en el
crecimiento.
Las alteraciones craneofaciales y de la oclusión asociadas a
este síndrome son significativas. Es por ello que el rol del odontólogo
neuromuscular, odontopediatra, ortopedista y ortodoncista es importante para
realizar un diagnóstico y un tratamiento precoz de la oclusión.
Función respiratoria durante el sueño Durante los ciclos respiratorios de inspiración y espiración, sucede la actividad intermitente (fásica) y la actividad continua (tónica) de los músculos de la vía aérea superior (VAS). En la inspiración la actividad fásica permite que los músculos se contraigan vigorosamente dilatando la faringe; mientras que en la espiración hay una reducción de la actividad fásica, pero se conserva la actividad tónica. Esta última se encarga de mantener la vía permeable.
La actividad tónica de músculos posturales y de los músculos
de la VAS disminuye progresivamente con la profundidad del sueño. Esta pérdida
de actividad fásica durante el sueño, principalmente en la fase REM, crea una
inestabilidad de las vías aéreas superiores, particularmente lo que en niños
con alteraciones anatómicas y/o funcionales puede provocar una obstrucción
total o parcial de las vías aéreas.
SÍNDROME APNEA-HIPOAPNEA DEL SUEÑO INFANTIL (SAHS) El síndrome de apnea-hipoapnea del sueño infantil se caracteriza por episodios de obstrucción faríngea completa o parcial durante el sueño, lo que genera un colapso de las vías respiratorias y un cese de flujo de aire por segundos. El síntoma mas reconocido es el ronquido acompañado con distintas manifestaciones clínicas:
Alteraciones del comportamiento
· Apnea/hipoapnea: es el cese completo intermitente (apnea) o parcial (hipoapnea) del flujo respiratorio durante el sueño. Suele ser referido por los padres como un cese de la respiración, a veces identificado con labios cianóticos.
Fragmentación del sueño: estos pacientes duermen superficialmente; el sueño es intranquilo y agitado, con movimientos corporales recurrentes, sudoración y hundimiento del tórax con hiperextensión del cuello para ayudar a mantener permeables las vías aéreas.
·
Enuresis:
micción involuntaria durante el sueño.
2.
Alteraciones
del comportamiento
Estos niños se caracterizan por poseer hiperactividad y
déficit de atención con bajo rendimiento escolar. Pueden presentar conducta
agresiva y rebeldía.
3.
Alteración
del crecimiento
Los mecanismos que controlan el sueño y la secreción de la
hormona de crecimiento están estrechamente relacionados. La secreción de la
hormona de crecimiento se produce principalmente durante el sueño, por lo que
la alteración del sueño altera la secreción de la hormona de crecimiento.
4.
Alteraciones
del desarrollo maxilofacial y la oclusión
La hipertrofia de adenoides y amígdalas es una de las
principales causas de SAHS infantil, se asocia a respiración bucal e hipoplasia
de seno maxilar. Esta alteración funcional desencadena una serie de
alteraciones estructurales en el rostro que afectan su belleza, además de
interferir con la función del aparato estomatognático, provocando retrusión
mandibular y atresia del maxilar superior. La lengua queda en una posición
baja, por lo que su falta de estímulo evita un desarrollo transversal del
maxilar superior y, en consecuencia, se genera una mordida cruzada posterior,
generalmente asociada a oclusiones retruídas.
Etiopatogenia de
apnea (SAHS) La hipertrofia amigdalar y adenoidea es la causa más común en
niños. Las micrognasia mandibular y la obesidad son factores concomitantes. Las
enfermedades neurológicas y neuromusculares pueden estar asociadas a apnea. La
hipoxia como desencadenante de alteraciones fisiológicas La hipoxia
intermitente secundaria a cada evento respiratorio y la obstrucción de las vías
aéreas superiores pueden provocar complicaciones cardiovasculares, trastornos
neurocognitivos y neuroconductuales, y endocrino-metabólicas.
1.
Complicaciones
cardiovasculares La hipoxia genera una descarga simpática, responsable de
la vasoconstricción generalizada, provocando aumento de la presión arterial y
un incremento en el consumo miocárdico de oxígeno.
2. Complicaciones
endocrino-metabólicas El SAHS puede generar alteraciones en la regulación
de la glucemia y cambios en la sensibilidad de la insulina. También puede
provocar alteraciones en la homeostasis lipídica. Entre la obesidad y la apnea
se crea un círculo vicioso, ambas se favorecen mutuamente: la obesidad aumenta la
apnea del sueño y esta provoca somnolencia y reduce la actividad del niño, con
lo que se favorece el aumento de peso.
DIAGNÓSTICO DE
SAHS
El manejo diagnóstico y terapéutico del síndrome de apnea
infantil es multidisciplinario. El diagnóstico precoz disminuye las
consecuencias de las alteraciones cardiovasculares, neurocognitivas,
conductuales y metabólicos. Durante la anamnesis, el interrogatorio debe
incluir:
• Antecedentes familiares: gran componente genético.
Situaciones medioambientales desfavorables como el tabaquismo familiar.
• Frecuencia del ronquido (más de tres noches por semana).
• Dificultad para respirar durante el sueño.
• Existencia de ruidos, jadeos o resoplidos durante el
sueño.
• Enuresis nocturna.
• Posición para dormir (sentado o con hiperextensión del
cuello).
• Dolor de cabeza al despertar.
• Somnolencia diurna (poco frecuente).
• Hiperactividad y déficit de atención.
• Problemas de aprendizaje.
Examen clínico
odontológico
• Exploración facial: los niños con SAHS presentan nariz
poco desarrollada narinas verticalizadas, ojeras; labio superior corto y laxo;
labio inferior tenso, evertido e interpuesto entre los incisivos superiores e
inferiores; incompetencia labial con ausencia de sellado en reposo y surco
labiomentoniano marcado y mentón retruído. Tamaño de amígdalas y el paladar (a
menudo ojival).
• Evaluación de la oclusión: distoclusión por retrusión
mandibular. En sentido transversal presentan un maxilar superior estrecho con
mordida cruzada posterior.
• Examen funcional: falta de sellado labial, dificultad
respiratoria nasal y posición lingual baja.
Estudios complementarios de diagnóstico odontológico
• Ortopantografía: se observa una reducción del espacio
aéreo de las fosas nasales, siendo más estrechos en la base.
• Análisis cefalométricos de la telerradiografía de perfil
de cráneo: se debe evaluar en placas con buen contraste para visualizar tejidos
blandos. Posición sagital mandibular: maxilar inferior en retroposición. Vía
aérea superior: se aprecia la reducción de la VAS a nivel de la rinofaringe.
• Altura facial inferior: aumentada vía aérea superior: se
aprecia la reducción de la VAS a nivel de la rinofaringe.
La inspección otorrinolaringológica incluye:
• Valoración de las fosas nasales con rinoscopio, que permite
evaluar desviación septal obstructiva, rinorrea o pólipos.
• Dentro de los estudios complementarios se encuentran:
⋅ Estudio
radiográfico del cavum: consiste en radiografía lateral del cráneo-cuello;
debe hacerse con la boca cerrada para obligar al niño a respirar por la nariz.
Permite evaluar el tamaño absoluto de los adenoides y la forma del espacio
nasofaríngeo, factores importantes para determinar una obstrucción
nasofaríngea.
⋅ Video
domiciliario: permite la observación del esfuerzo respiratorio nocturno.
⋅ Polisomnografía
(PSG): durante la PSG se registran variables neurofisiológicas:
electroencefalograma, electro-oculograma y electro-miograma tibial; permite la
valoración y arquitectura de los estadios del sueño. Registra variables
cardiorrespiratorias, flujo oronasal, esfuerzo respiratorio, valoración del
intercambio gaseoso y frecuencia cardiaca. Se entiende por hipoapnea una
disminución discernible (mayor al 30% y menor al 90%) de la amplitud de la
señal del flujo oronasal, acompañada de microdespertar o desaturación de oxígeno.
TRATAMIENTO DE LA
APNEA INFANTIL
Tratamiento
quirúrgico-adenoamigdalectomía Ha sido el tratamiento de elección para los
trastornos respiratorios del sueño infantil. Consigue la normalización del
cuadro respiratorio nocturno, su eficacia es de aproximadamente el 78%.
Presión positiva
continúa en la vía aérea superior (CPAP) La CPAP constituye la segunda
línea de tratamiento del SAHS en la infancia, la mayoría de los niños mejoran
con la adenoamigdalectomia; si un pequeño grupo de pacientes requerirán tratamientos
adicionales, el CPAP será la primera opción. Generalmente, suelen ser niños con
obesidad, alteraciones craneofaciales o enfermedades neuromusculares.
La utilización de CPAP consiste en una turbina que transmite
una presión predeterminada de aire a través de una mascarilla nasal o facial
adaptada a la cara del paciente, fijada con un arnés. El sistema genera
constantemente un flujo y transmite una presión a la vía aérea superior, evita
la desaturación de oxígeno, los microdespertares secundarios a los eventos
respiratorios y normaliza la arquitectura del sueño.
La CPAP no es un tratamiento curativo, lo cual implica que su
aplicación debe ser continua. Son necesarios controles periódicos, los
requerimientos de presión y el ajuste de la mascarilla cambian con el
crecimiento.
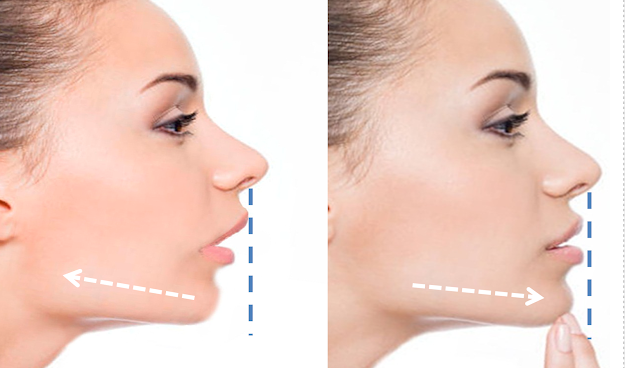
Tratamiento neuromuscular
El objetivo del tratamiento neuromuscular en pacientes con SAHS es
armonizar las estructuras para facilitar una reeducación de la respiración así
como corregir la distoclusión por
retrusión mandibular y la mordida cruzada posterior por atresia del maxilar
superior.
Nuestro tratamiento FULLDREAM
KIDS actúan a nivel de la sutura medio palatina al aumentar el ancho
transversal del maxilar superior y a su vez genera un adelantamiento
mandibular. Como resultado de nuestra terapia, al incrementar el diámetro
palatino se produce un aumento del espacio faríngeo, una mejora del flujo nasal
y un cambio en el patrón respiratorio. El avance mandibular consigue mejora del
flujo de aire, debido a un avance lingual que incrementa el calibre de la
faringe. La lengua se adelanta acompañando a la mandíbula, se eleva el hioides
y hay dilatación de los músculos faríngeos.
Indicaciones de uso: las
primeras 4 semanas usarlo durante el día, para facilitar el acostumbramiento y
registrar las molestias que puedan surgir. Luego, se indica su uso nocturno.
.jpg)


Comentarios
Publicar un comentario